Storia dei Glitter
I glitter, piccole particelle scintillanti solitamente fatte di plastica, vetro o alluminio metallizzato, hanno una storia affascinante. Sebbene le particelle luccicanti siano state usate in varie forme per millenni (pensa all’oro e alle gemme usate nei gioielli antichi), il glitter moderno come lo conosciamo ha avuto origine negli anni ’30. Fu inventato accidentalmente da un macchinista del New Jersey, Russell Sheaffer, mentre cercava di trovare un uso per i frammenti di plastica. Da allora, i glitter hanno trovato impiego in una miriade di applicazioni, dalla moda e decorazione alla cosmetica e all’arte.
Uso in Dermatologia e Cosmetica
Nel mondo della dermatologia e della cosmetica, i glitter sono diventati rapidamente popolari per la loro capacità di riflettere la luce e dare un aspetto luminoso e scintillante. Sono frequentemente incorporati in prodotti come ombretti, lucidalabbra, smalti per unghie e persino prodotti per la cura della pelle.
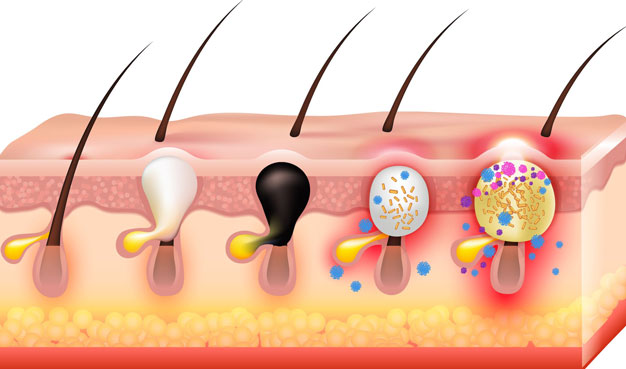
Tuttavia, la dermatologia non vede sempre i glitter in modo positivo. A causa delle loro bordature taglienti e della natura dei materiali, i glitter possono causare irritazioni cutanee, soprattutto se entrano in contatto con aree delicate come gli occhi. Alcune persone possono anche sviluppare reazioni allergiche ai materiali utilizzati nei glitter.
Il Futuro dei Glitter e delle Microplastiche nell’Unione Europea
L’evoluzione dell’uso dei glitter negli ultimi decenni ha rispecchiato le tendenze culturali e gli stili di vita moderni, con questi piccoli frammenti luccicanti che si sono fatti strada in una vasta gamma di prodotti, da cosmetici a detergenti. Tuttavia, come la luce riflessa da un brillantino, questo trend ha avuto un lato oscuro: l’inquinamento ambientale.
La Decisione della Commissione Europea
La recente decisione della Commissione Europea segna un punto di svolta storico nella lotta contro l’inquinamento da microplastiche. A seguito delle prove scientifiche fornite dall’ECHA e dell’ampio studio citato su The Guardian, la Commissione si è mossa con determinazione per affrontare il problema. L’obiettivo di ridurre l’inquinamento da microplastiche del 30% entro il 2030 è ambizioso ma necessario, dato il volume di microplastiche intenzionalmente aggiunte ai prodotti e rilasciate nell’ambiente.
L’Impatto sui Prodotti e le Industrie
La vasta gamma di prodotti coinvolti nel divieto sottolinea la pervasività delle microplastiche nella nostra società. Dai cosmetici ai detergenti, passando per i campi sportivi artificiali, l’UE ha identificato le principali fonti di microplastiche e ha stabilito periodi di transizione per aiutare le industrie a conformarsi alle nuove normative.
Il fatto che siano previsti periodi di transizione da 4 a 12 anni per i cosmetici e di 8 anni per i campi sportivi artificiali riflette la comprensione dell’UE delle sfide che le industrie devono affrontare per adeguarsi. Questa è una mossa equilibrata, che mira a garantire sia la protezione ambientale che il sostegno alle imprese nel loro percorso verso la sostenibilità.
Verso un Futuro Più Sostenibile
Thierry Breton, commissario per il Mercato interno UE, ha giustamente sottolineato come il divieto rappresenti un’opportunità per le aziende europee. L’industria avrà l’opportunità di innovare, sviluppando prodotti e tecnologie a basso impatto ambientale. Questo non solo aiuterà a proteggere l’ambiente, ma anche a rafforzare la competitività delle aziende europee sul mercato globale.
Inoltre, il divieto offre ai cittadini dell’UE l’accesso a prodotti più sicuri e sostenibili, contribuendo a creare una cultura di consumo responsabile.
Pur avendo un ruolo centrale nella moda e nella cosmetica per quasi un secolo, sono ora al centro di dibattiti legati alla sostenibilità e alla salute. La decisione dell’Unione Europea evidenzia la necessità di bilanciare l’estetica con l’ecologia e la sicurezza. Questo divieto rappresenta un importante impegno per un futuro più verde e sostenibile.